Вирус папилломы человека
ВПЧ, или HPV (humanpapillomavirus) — это широко распространенный вирус, вызывающий разнообразные заболевания, как у женщин, так и у мужчин.
Существует более 190 типов вируса папилломы человека, из которых наиболее изучены 80. Различные типы вируса могут вызывать различные заболевания.
Один человек может быть носителем сразу нескольких видов вируса папилломы человека. Первичные изменения на коже и слизистых обычно начинают проявляться через 2-6 месяцев после заражения.
ВПЧ передается половым и бытовым путями при контакте с кожей и слизистыми оболочками зараженного человека.
При наличии остроконечных кондилом вероятность заражения приближается к 100%. Использование презерватива не всегда предотвращает заражение, но уменьшает вероятность появления инфекции при заражении.
К основным способам заражения относятся:
- Незащищенные половые контакты с носителями инфекции (внедрение вируса происходит не только при классическом сексе, но и во время анальных и оральных половых актов)
- Взаимодействие со слизистыми оболочками зараженных лиц
- Контакт с выделениями переносчиков
- Использование чужого нижнего и постельного белья (последний вариант особенно актуален для гостиниц)
- Употребление пищи из плохо помытой посуды в заведениях общепита (заражение маловероятно)
Три основных типа вируса:
Неонкогенные
Эти вирусы вызывают появление плоских бородавок, которые не перерождаются в злокачественное новообразование. В основном это вирусы 1-го, 2-го, 3-го и 5-го типов.
Низкий риск развития рака
К этой группе относятся вирусы, которые могут способствовать перерождению клеток в раковые, но происходит это очень редко. Это вирусы следующих типов: 6-го, 11-го, 42-го, 43-го и 44-го.
Высокая вероятность перерождения
Последняя группа является наиболее опасной, так как существует высокий риск развития злокачественного новообразования. Чаще всего встречаются вирусы 16-го и 18-го типов. Остальные попадаются гораздо реже: 31-й, 33-й, 35-й, 39-й, 45-й, 51-й, 52-й, 56-й, 58-й, 59-й и 68-й типы.
У женщин папилломавирусная инфекция может вызвать появление остроконечных кондилом — генитальных бородавок, которые во многих случаях обнаруживаются только при гинекологическом осмотре.
Они вырастают примерно через три месяца после заражения. Наиболее часто они образуются на малых половых губах, во влагалище, на шейке матки, на коже вокруг заднего прохода.
Внешне они представляют собой небольшие образования с неровными краями, расположенные на «ножке».
Женщину должны насторожить следующие симптомы:
- Боль в области таза и спины
- Наличие высыпаний на коже и слизистых
- Кровотечения в межменструальный период или после сексуального контакта
- Выделения из влагалища с неприятным запахом
- Общая усталость, снижение аппетита
- Дискомфорт при мочеиспускании, боли
Заражение обычно происходит в первые годы половой жизни, может протекать скрыто, ничем не проявляясь. Вирус встраивается в клетки кожи или слизистой и ждет подходящего момента — ослабления иммунитета, чтобы начать активно размножаться. Беременность является одним из таких “удобных моментов”. Ведь иммунитет беременной женщины снижается. И это дает возможность развиваться многим скрытым инфекциям, одной из которых является ВПЧ. Поэтому, у абсолютно здоровой до беременности женщины, после зачатия могут начаться онкологические заболевания.
ВПЧ при беременности может быть опасным как для женщины, так и для будущего ребенка. Папилломы локализуются в области шейки матки или на стенках влагалища. При родах ребенок может сделать преждевременный вдох, с которым возможно проникновение инфекции.
Иммунная система младенца не настолько сильная, чтобы противостоять вирусу. И впоследствии развивается крайне редкое заболевание: папилломатоз гортани. Если во время беременности не было лечения, специалисты предлагают оперативное родоразрешение. Это обезопасит малыша от попадания в организм вирусной инфекции.
Папилломатоз гортани у детей развивается в возрасте до 1-2 лет.
Симптомы папилломатоза гортани у ребенка:
- Осиплость голоса
- Нарушение речи
- Нарушение глотания
- Затрудненное дыхание
- Ложный круп (сужение просвета гортани) или стеноз гортани (мучительный лающий кашель, нарушение дыхания). Последнее является смертельно опасным признаком папилломатоза гортани у детей, потому что может вызвать удушье.
ВПЧ-инфекция у мужчин может протекать бессимптомно. Но у некоторых мужчин на головке и на стволе полового члена, слизистой оболочке внутреннего листка крайней плоти, на коже мошонки, промежности или в области вокруг ануса появляются единичные или многочисленные бородавки (аногенитальные бородавки или остроконечные кондиломы).
Внешне они напоминают кожные бугорки телесного цвета и мягкие на ощупь. В большинстве случаев кондиломы не вызывают неприятных ощущений. Иногда их появление сопровождается зудом, небольшой болезненностью или жжением. Нередко очаги ВПЧ-инфекции встречаются внутри мочеиспускательного канала. Появление кондилом в уретре может приводить к нарушению мочеиспускания: разбрызгивание или прерывание струи мочи (симптом обструктивного мочеиспускания).
Чем чаще мужчина меняет партнершу, тем больше шансов заражения папилломавирусной инфекцией. В процессе интимного контакта вирус проникает в кожу и слизистые через микротрещины, причем вероятность заражения довольно высока (около 60% при однократном половом контакте).
Симптомы ВПЧ как у женщин, так и у мужчин могут включать наличие небольших наростов не только на половых органах, но и в других местах – под грудными железами, в подмышечной впадине, на шее и на веках.
Для обнаружения ВПЧ используют специальные ВПЧ-тесты. Наиболее распространенным является ПЦР-анализ, который позволяет не только выявить ВПЧ, но и уточнить его тип, количество.
Анализ на вирус папилломы человека необходимо сделать и в том случае, если вы планируете беременность, а также при выявлении причин бесплодия, выкидышей и патологии вынашивания. Причем обследование должны пройти оба партнера — ВПЧ передается при незащищенных половых контактах очень легко, и если один из партнеров инфицирован, то и второй, наверняка, тоже.
Проявления папилломавирусной инфекции можно обнаружить во время осмотра наружных половых органов и шейки матки. Во время осмотра врач берет мазки для проведения ВПЧ-теста, а также мазок на онкоцитологию с поверхности шейки матки, который позволяет оценить покрывающие ее клетки.
Для исключения ложных результатов тестирования ВПЧ необходимо правильно подготовиться:
- Для сдачи анализов необходимо исключить прием медикаментозных препаратов как минимум за 2 недели до планируемого обследования
- В период диагностики необходимо соблюдать диету с исключением жирных, острых и копченых продуктов
- Нужно устранить употребление напитков содержащих алкоголь
- Ограничить курение как минимум за 2 часа до анализа (результат будет более достоверный)
- Уменьшить степень эмоциональных, физических и умственных нагрузок
- Исключить употребление антибиотиков и иммуномодуляторов как минимум за 2 недели
- При сдаче материала из цервикального канала исключить половые контакты за 3 дня
- При сдаче биоматериала из мочеполовых органов необходимо исключить мочеиспускание за 2—3 часа
В нашем медицинском центре Вы можете пройти как общее скрининговое исследование, так и количественный ВПЧ-тест - метод, позволяющий определить ту критическую концентрацию вируса, которая напрямую связана с риском развития рака.
Для мужчин заболевание менее опасно, чем для женщин. И если некоторые канцерогенные типы вируса, которые вызывают у мужчины развитие образований на коже, редко провоцируют опухоли у представителей сильного пола, то женщина, заразившись ими от мужчины, рискует заболеть раком шейки матки.
К проявлениям заболевания у женщин также относится цервикальная интраэпителиальная неоплазия – предраковое состояние слизистой оболочки матки.
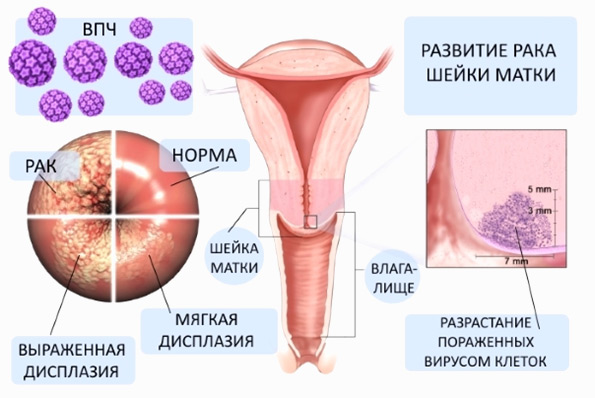
Доказано, что существует прямая связь между раком шейки матки и вирусом папилломы человека. ВПЧ выявляется у 100% больных раком. Рак шейки матки — злокачественное новообразование, возникающее в области шейки матки. Причем за 70% случаев рака шейки матки ответственны папилломавирусы человека 16 и 18 штаммов.
По последним данным Международного агентства по исследованию рака, частота новых случаев заболевания раком шейки матки в России — 15,9 на 100 тысяч человек.
Этот показатель выше, чем в Европейском союзе (9,6) и в США (6,6). Ежедневно в России от рака шейки матки умирают 17 женщин. Поэтому необходимо периодически проходить обследование, чтобы вовремя выявить заболевание и вылечить его.
Кольпоскопия
При обнаружении ВПЧ у женщины обязательным является проведение кольпоскопии — осмотра шейки матки под многократным увеличением с использованием специальных тестов для исключения скрытой патологии шейки матки. При необходимости дополнительно выполняют биопсию шейки матки — взятие небольшого кусочка ткани шейки матки для гистологического исследования.
Данный метод широко распространен, абсолютно доступен и не имеет противопоказаний. С помощью кольпоскопии можно выявить патологические состояния на самых начальных стадиях, когда изменения еще не видны глазу.
Современные кольпоскопы представляют собой бинокулярный микроскоп с мощным источником света, позволяющие получить изображение шейки матки в многократном увеличении (4 — 40 раз). Приборы, позволяющие транслировать изображение на экран компьютера и проводить фиксацию обследования, называются видеокольпоскопами.
Осмотр шейки матки может проводиться в двух вариантах — простая (обзорная), и расширенная кольпоскопия. При проведении простой кольпоскопии шейка матки обнажается в зеркалах и осматривается под увеличением без применения каких — либо дополнительных методик. Такой осмотр дает представление о форме шейки матки, о наличии разрывов и травм, о характере выделений.
Расширенная кольпоскопия — оценка шейки матки после обработки ее особыми красящими веществами, позволяющая получить комплексное представление о состоянии шейки.
Как правило, с этой целью применяют 3х процентный раствор уксусной кислоты, позволяющий оценить состояние сосудов на шейке матки и ее измененных участков, а также раствор Люголя. При окраске поверхности шейки раствором Люголя измененные участки не окрашиваются, что позволяет диагностировать незаметные глазу патологические процессы.
Исследование может продолжиться от 5 до 20 минут. В процессе исследования врач оценивает состояние и внешний вид слизистой оболочки, расположение и тип роста сосудов, уровня эпителия, при наличии новообразований определяются его границы, структура, форма. При наличии измененных участков можно определить их доброкачественность и выявить состояния, которые могут в дальнейшем трансформироваться в рак шейки матки.
Кольпоскопия, как правило, завершается забором анализов для более точной диагностики выявленных изменений. Минимальный объем необходимого обследования — это микроскопическое исследование влагалищных выделений (мазок) и цитологическое исследование эпителия с экзо- и эндоцервикса (для обнаружения атипичных клеток). Забор материала для исследования под контролем кольпоскопии выполняется максимально точно, так как позволяет взять материал именно с измененных участков шейки.
Для получения наиболее точных результатов, помимо опытности врача, важным условием является правильный подход к исследованию. Перед проведением диагностики важно проконсультироваться с гинекологом, который даст рекомендации, как подготовиться к кольпоскопии.
Обычно женщине советуют:
- За два дня до исследования отказаться от половых контактов
- Не проводить спринцевания
- Не пользоваться вагинальными свечами, таблетками, кремами
- Методы гигиены проводить лишь при помощи чистой воды, без использования любых моющих средств
В нашем медицинском центре Вы можете пройти процедуру расширенной видеокольпоскопии в удобное для Вас время у опытного специалиста, с применением окрашивания и выдачей на руки цветных фотографий и заключения о состоянии шейки матки.
Лечение ВПЧ
На сегодняшний день не существует единых схем терапии. Выбор того или иного метода зависит от многих внутренних и внешних проявлений заболевания и стадии его развития. К сожалению, пока нет методов, которые бы гарантированно полностью устранили возбудителя заболевания из организма.
Этапы лечения:
- Удаление (деструкция) изменённых участков кожи и слизистых
- Противорецидивное лечение
- Вакцинопрофилактика
- Вирусологический контроль излеченности
Методы удаления кондилом:
Наиболее современные и приоритетные из них – лазеротерапия и воздействие радиоволновым методом. Лечение проводится под местной анестезией и практически безболезненное.
- Лазерокоагуляция
Метод воздействия на кондиломы пучком лазерных лучей (СО2 лазер).
- Радиоволновой метод
Это процедура, при которой устранение образования происходит путем воздействия радиоволн высокой частоты.
- Криотерапия
Удаление кондилом жидким азотом. Незначительное количество жидкого азота наносится на кондилому и замораживает ее, подвергая деструкции ее белковое содержимое.
- Диатермокоагуляция
При этом методе образование подвергается воздействию высоких температур путем воздействия на нее высокочастотного излучения или непосредственно электроножа.
Эффективная профилактика рака шейки матки – это вакцинация от ВПЧ и регулярные профилактические осмотры (по 572 приказу в России 1 раз в год; по многим мировым рекомендациям – 1 раз в 3-5 лет).
ВОЗ сообщает, что ежегодно в мире регистрируется примерно 600 000 случаев цервикального рака, и, несмотря на лечение, 45-50% этих больных умирают от данного заболевания.
У 30% больных остроконечные кондиломы рецидивируют, именно поэтому рекомендуется проводить противорецидивное лечение. Заболевание развивается при повторном заражении, если не был обследован и пролечен половой партнер и не соблюдались правила безопасного секса.
К концу 2012 года вакцинация против ВПЧ была введена в 45 странах. Многие из них являются развитыми странами, но с учетом того факта, что самое тяжелое бремя рака шейки матки лежит на развивающихся странах, необходимо, чтобы большее число стран ввели вакцину против ВПЧ в качестве составной части национальной стратегии общественного здравоохранения, охватывающей комплексный подход к профилактике рака шейки матки и борьбы с ним.
Прививка против вируса папилломы человека не входит в перечень прививок, предусмотренных Национальным календарём профилактических прививок и календарём профилактических прививок по эпидемическим показаниям в нашей стране, но есть регионы, где проводят вакцинацию и имеют фактически положительный эффект. В России используются 2-х, 4-х валентные вакцины.
Наиболее целесообразным считается вакцинировать девочек, девушек и молодых женщин до 26 лет. Прививку делают либо до первого интимного контакта, либо в самом начале сексуальной жизни.
Особых ограничений для этой прививки нет. Необходимо соблюдать только общие правила, которые учитывают при любой вакцинации. Непосредственно перед прививкой проводится осмотр у врача. У пациентки не должно быть серьезных хронических заболеваний и непереносимости компонентов вакцины. Опыт показывает, что прививка от папилломавируса обычно хорошо переносится и редко вызывает побочные эффекты.
Ранняя диагностика заболевания помогает избежать серьезных осложнений. Проверьте себя и своего партнера прямо сейчас!

